Paradoks soli w niewydolności serca
Kiedy sód pomaga usuwać nadmiar płynów

Od lat w medycynie funkcjonuje prosta zasada, którą łatwo zrozumieć nawet bez dyplomu. W niewydolności serca sól jest wrogiem. Zatrzymuje wodę. Zwiększa obrzęki. Pogarsza duszność. Jeśli serce nie radzi sobie z pompowaniem krwi, organizm i tak ma tendencję do magazynowania płynów, więc po co dokładać do tego sód, który połączony jest fizjologicznie z wodą w naszym organizmie? To logiczne. A jednak logika w biologii bywa zaskakująca.
Zespół z Uniwersytetu Medycznego we Wrocławiu, kierowany przez prof. Jana Biegusa, opublikował w 2025 roku w European Journal of Heart Failure badanie, które pokazuje ciekawy i ważny mechanizm związany z chlorkiem sodu. W ostrej niewydolności serca nie tylko ilość wody jest problemem, ale również sygnały, które nerki odczytują jako zagrożenie. Czasem te sygnały można odwrócić. W uproszczeniu, w odpowiednich warunkach, u niektórych pacjentów i w kontrolowany sposób, podanie dożylnie kroplówki z solą fizjologiczną może paradoksalnie pomóc szybciej pozbyć się nadmiaru płynów. Brzmi zaskakująco. Ale tylko do momentu, gdy zrozumiemy, jak działają nerki i ich „mechanizm przetrwania”.
Niewydolność serca, dynamika płynu
Ostra niewydolność serca to sytuacja, w której pacjent zwykle trafia do szpitala z dusznością i obrzękami. W płucach gromadzi się płyn, nogi są opuchnięte. Ciało staje się cięższe, dosłownie i metaforycznie. Najważniejszym krótkoterminowym celem leczenia jest eliminacja nadmiaru płynów. Standardem są diuretyki pętlowe, najczęściej furosemid. To leki, które zmuszają nerki do intensywnego wydalania moczu. I tu zaczyna się problem.
Diuretyki nie działają jak magiczna gąbka wyciskająca wodę z całego ciała. Nerki filtrują krew i usuwają płyn głównie z przestrzeni wewnątrznaczyniowej, czyli z tego, co krąży w naczyniach. Jeśli organizm nie nadąża z uzupełnianiem tej objętości płynem z tkanek do krwi, może dojść do sytuacji, w której pacjent wciąż jest przewodniony, na przykład nadal ma obrzęki, ale w naczyniach robi się względnie pusto. To trochę jak osuszanie zalanego domu przy pomocy pomp, które działają tylko w jednym pomieszczeniu. Jeśli z innych pokoi woda nie przepływa wystarczająco szybko, pompy mogą „wyciągnąć” za dużo tam, gdzie akurat pracują.
Ale jest drugi, jeszcze ważniejszy mechanizm. Diuretyki pętlowe usuwają wodę poprzez usuwanie sodu. To klucz w zrozumieniu mechanizmów, które oparte są na sodzie. Bo woda w organizmie nie podróżuje sama. Podąża za elektrolitami. A w tej podróży głównym bohaterem jest właśnie sód.

Podcast: Paradoks soli w niewydolności serca
Kliknij by posłuchać podcastu!
Nerki nie lubią tracić sodu
Gdy diuretyk zaczyna działać, pacjent produkuje litry moczu. Z moczem wydala nie tylko wodę, ale też sód i chlorki. Organizm może to odczytać jako sygnał alarmowy. Nerki uruchamiają wtedy mechanizmy oszczędzania sodu, który ma na celu zapobiegnięciu dalszej utracie tego elektrolitu. W medycynie mówi się o stanie „sodium avidity”, czyli „chciwości na sód”. To moment, w którym leczenie zaczyna przypominać przeciąganie liny. Lekarz próbuje usuwać płyn, a organizm robi wszystko, żeby go zatrzymać.
To właśnie ten paradoks był punktem wyjścia dla zespołu z Wrocławia. Jak mówi prof. Biegus:
- Uzyskane wyniki mogą być postrzegane jako zaskakujące, ponieważ w pewnym stopniu podważają powszechnie przyjęte rozumienie zwalczania zastoju w niewydolności serca. Jednak na podstawie wcześniejszych danych zakładaliśmy możliwość uzyskania właśnie takich rezultatów. Z tego powodu badanie zostało zaprojektowane i przeprowadzone w celu weryfikacji tej hipotezy, w oparciu o badanie najwyższej jakości – prospektywne i randomizowane.
dr hab. n. med., prof. UMW Jan Biegus, Instytut chorób serca, Uniwersytet Medyczny we Wrocławiu
dr hab. n. med., prof. UMW Jan Biegus, Instytut chorób serca, Uniwersytet Medyczny we Wrocławiu
W prostym rozumieniu zastój w niewydolności serca, czyli z perspektywy chorego obrzęki i dodatkowe kilogramy na wadze, to po prostu akumulacja wody i soli. I przez lata dominowało zdroworozsądkowe podejście, by usunąć nadmiar płynu i sodu za pomocą leków moczopędnych oraz ograniczyć sól i płyny. Prof. Biegus opisuje to wprost:
- W najprostszym ujęciu zastój oznacza akumulację wody oraz chlorku sodu w organizmie. Dotychczasowe, klasyczne podejście terapeutyczne opierało się na założeniu, że nadmiar ten należy usunąć poprzez stosowanie leków moczopędnych, które nasilają wydalanie moczu przez nerki, a także poprzez restrykcję podaży płynów i sodu. W konsekwencji podaż chlorku sodu była z definicji uznawana za postępowanie niewskazane.
Zespół postawił jednak pytanie zaskakująco proste. A co, jeśli problemem nie jest tylko sama woda, ale sygnał utraty sodu? Co, jeśli nerka w pewnym momencie „odczytuje” terapię jako zagrożenie i zaczyna działać defensywnie?
Tu dochodzimy do sedna. Lek med. Gracjan Iwanek, współautor publikacji, ujmuje mechanizm w następujący sposób:
- Paradoksalnie okazuje się jednak, że prawidłowe funkcjonowanie nerki wymaga obecności sodu – to właśnie on warunkuje skuteczne wytwarzanie i wydalanie moczu, a tym samym efektywną eliminację NaCl. W sytuacji jego niedoboru nerka, poprzez nieznane mechanizmy, interpretuje to jako sygnał zagrożenia homeostazy, co prowadzi do zahamowania diurezy i powstawania moczu niskiej jakości.
I dlatego w badaniu zastosowano rozwiązanie, które na pierwszy rzut oka wydaje się sprzeczne z intuicją. W trakcie intensywnego odwadniania pacjenci dostawali dożylnie kontrolowaną ilość soli fizjologicznej w kroplówce. Jak podsumowuje prof. Biegus:
- W naszym badaniu w czasie "zmuszania" nerki do produkcji moczu podawaliśmy chlorek sodu, jako katalizator tego procesu. I wbrew dotychczasowemu przekonaniu taka podaż okazała się bardzo korzystna. Nerka produkowała większe ilości wysokiej jakości moczu.

Sól kontra glukoza
Badanie miało charakter mechanistyczny, czyli nie chodziło tylko o to, czy pacjent odda więcej moczu, ale dlaczego.
Do badania włączono 50 pacjentów z ostrą niewydolnością serca i wyraźnym przewodnieniem: obrzęki co najmniej do kolan, wysokie NT-proBNP. Wszyscy byli leczeni furosemidem według jednolitego protokołu.
Pacjentów losowo przydzielono do dwóch grup, które przez 48 godzin otrzymywały dożylnie, w stałym tempie, tę samą objętość płynu, 2 litry na dobę.
Różnica:
- jedna grupa dostawała 0,9% NaCl (czyli klasyczną sól fizjologiczną),
- druga grupa dostawała 5% glukozę (izotoniczną, ale bez sodu).
To sprytne porównanie, bo oba roztwory są izotoniczne. Oznacza to, że z punktu widzenia samej objętości organizm dostaje podobny bodziec. Jedynymi kluczowymi czynnikami różnicującymi są sód i chlorki.
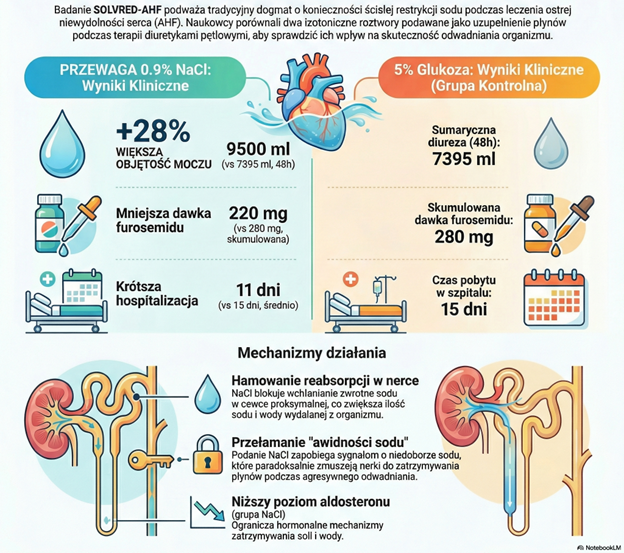
Po 48 godzinach różnice były wyraźne. Pacjenci, którzy dostawali NaCl, oddawali więcej moczu.
- W pierwszej dobie: ok. 4,8 litra kontra 3,5 litra
- W drugiej dobie: ok. 4,4 litra kontra 3,6 litra
- Łącznie w 48 h: ok. 9,5 litra kontra 7,4 litra
To oznacza, że grupa NaCl zyskała około 2 litrów dodatkowej diurezy w dwa dni. Ale jest coś jeszcze ciekawszego, wynik ten osiągnięto mniejszą dawką furosemidu.

Co dzieje się w nerkach
Autorzy badania nie poprzestali na liczeniu litrów moczu. Zbadali również, jak nerki radzą sobie z sodem na różnych odcinkach kanalika nerkowego. Tu pojawia się techniczny element, który warto przełożyć na prosty obraz.
Nefron w nerce działa jak system filtrów i taśmociągów, które decydują, co zostaje w organizmie, a co zostanie wydalone. Najwięcej sodu jest odzyskiwane na początku tego systemu w tzw. kanaliku proksymalnym. Zespół z Wrocławia użył wskaźnika opartego na wydalaniu litu (FeLi), aby ocenić, ile sodu jest odzyskiwane w tym pierwszym odcinku.
Wynik wskazał, że w grupie z chlorkami nerki mniej odzyskiwały sodu w kanaliku proksymalnym. Czyli więcej sodu przechodziło dalej, a ostatecznie więcej było wydalane.
Co ważne, dalsze odcinki nefronu nie nadrobiły tego, nie włączyły mechanizmu kompensacyjnego w takim stopniu, by zniwelować ten efekt. To dokładnie to, czego oczekiwalibyśmy, jeśli podanie sodu zmniejsza alarm utrata sodu i osłabia mechanizmy jego zatrzymywania.
Autorzy zmierzyli też neurohormony. Jeden wynik wyróżniał się szczególnie. Aldosteron był niższy w grupie NaCl po 48 godzinach. Aldosteron to hormon, który pomaga zatrzymywać sód, a wraz z nim wodę. Jeśli jest wysoki, organizm robi się oszczędny. Jeśli spada, łatwiej pozbyć się sodu i płynu. To kolejny element tej samej układanki. Roztwór chlorku sodu nie działał tu jak dolewanie wody do pełnej wanny, ale jak przestawienie regulatora, który sygnalizuje nerkom, że nie muszą już panikować.
Czy to znaczy, że pacjentom z niewydolnością serca należy podawać sól?
Nie. I autorzy mówią to wprost. To badanie było małe, jednoośrodkowe, mechanistyczne. Protokół z 2 litrami wlewu na dobę był zaprojektowany do celów naukowych, a nie jako gotowa recepta do codziennej praktyki. Nie każdy pacjent z niewydolnością serca toleruje takie objętości płynów. W realnym świecie lekarze dobierają tempo i ilość terapii indywidualnie.
- Oczywiście należy uważać u chorych z ekstremalnymi wartościami sodu i zapewne chloru w surowicy. Ponieważ niekontrolowana podaż chlorku sodu nie jest wskazana w tych sytuacjach, chociaż należy zaznaczyć że my w naszym badaniu poddaliśmy 0.9% NaCl w sposób bardzo kontrolowany – z naciskiem podkreśla prof. Biegus.
Nie chodzi o to, że sól jest dobra czy zła. Chodzi o to, że w ostrej niewydolności serca organizm jest w stanie, w którym nerki zachowują się inaczej niż podpowiada intuicja. I zapewne są pacjenci, którzy z suplementacji NaCl skorzystają, ale jest profil pacjentów, którym to może nie pomóc, lub zaszkodzić.
- W ostatnim czasie mamy kilka badań pokazujących że proste myślenie "im mniej soli, tym lepiej" jest po prostu błędne i tak naprawdę może wręcz szkodzić chorym. Myślę, że to nastawianie do NaCl się zmieni w najbliższym czasie – komentuje prof. Biegus.
W pewnych warunkach diuretyk może sam stworzyć problem, który ogranicza jego skuteczność. Względny niedobór sodu jako sygnał do jego oszczędzania. A wtedy, paradoksalnie, kontrolowana suplementacja sodu może ułatwić dalsze odwadnianie.
Wyniki te okazały się na tyle pobudzające, że stały się przedmiotem żywej, merytorycznej dyskusji naukowej – czego dowodem są cztery listy opublikowane na łamach czasopisma.
Zmiana wytycznych
Najciekawsze w nauce jest to, że czasem nie daje nowych leków, tylko nowy sposób myślenia.
Badanie z Uniwersytetu Medycznego we Wrocławiu pokazuje, że leczenie ostrej niewydolności serca nie jest prostym równaniem: mniej płynu oznacza lepiej. To raczej gra z systemem regulacyjnym, który broni organizmu przed utratą zasobów.
- Myślę, że nasze badanie jest kolejnym elementem, który układa się w bardzo spójną i logiczną całość i że wzięcie pod uwagę wszystkich dostępnych danych spowoduje ewolucję naszego pojmowania roli NaCl w niewydolności serca – podsumowuje badacz z Instytutu Chorób Serca USK we Wrocławiu.
Jeśli chcemy skutecznie usuwać nadmiar płynu, musimy rozumieć, kiedy nerki współpracują, a kiedy stawiają opór.
W pewnym sensie zespół z Wrocławia przypomniał, że w organizmie człowieka nie ma prostych zakazów i nakazów. Są mechanizmy, które powstały po to, by przetrwać i które czasem trzeba obejść nie siłą, lecz sprytem. Czasem więc, by skuteczniej pozbyć się nadmiaru płynu, trzeba zrobić coś, co na pierwszy rzut oka wygląda jak błąd- dodać odrobinę soli. Nie po to, by zatrzymać wodę. Tylko po to, by nerki przestały ją panicznie chronić.
D. Sikora

FAQ: Paradoks soli w niewydolności serca
Jaki był główny cel badania SOLVRED-AHF?
Głównym celem tego prospektywnego, randomizowanego badania było zakwestionowanie długotrwałego paradygmatu mówiącego, że restrykcja sodu i chlorków jest niezbędna do skutecznego odwadniania w ostrej niewydolności serca (AHF). Badacze chcieli sprawdzić, czy suplementacja NaCl podczas terapii diuretycznej poprawi skuteczność usuwania nadmiaru płynów w porównaniu do wlewu samej objętości bez sodu.
Jakie konkretne roztwory porównywano w badaniu?
W badaniu porównano dwie strategie izotonicznych wlewów (kroplówek) podawanych w stałym tempie 83,3 ml/h (łącznie 2 litry na dobę) przez 48 godzin: 0,9% roztwór NaCl (zapewniający uzupełnienie objętości wewnątrznaczyniowej oraz sodu i chlorków) oraz 5% roztwór glukozy (zapewniający jedynie uzupełnienie objętości). Obie interwencje były dodatkiem do ujednoliconego protokołu leczenia furosemidem.
Która grupa pacjentów osiągnęła lepsze wyniki pod względem wydalania moczu?
Pacjenci z grupy NaCl osiągnęli znacznie wyższą diurezę niż pacjenci z grupy glukozy. Mediana skumulowanej objętości moczu po 48 godzinach wyniosła 9500 ml w grupie NaCl w porównaniu z 7395 ml w grupie glukozy (p = 0,001).
Jak suplementacja NaCl wpłynęła na zapotrzebowanie na leki moczopędne (furosemid)?
Lepszy efekt odwadniający w grupie NaCl uzyskano przy istotnie niższych dawkach furosemidu. Skumulowana dawka leku po 48 godzinach wyniosła medianowo 220 mg w grupie NaCl, podczas gdy w grupie glukozy pacjenci wymagali 280 mg (p = 0,02).
Jaki mechanizm fizjologiczny odpowiada za lepszą skuteczność wlewu NaCl?
Kluczowym mechanizmem było zahamowanie zwrotnego wchłaniania (reabsorpcji) sodu w cewce bliższej nerek, co potwierdzono wyższym wydalaniem frakcyjnym litu w grupie NaCl. Dodatkowo wlew soli zapobiegał spadkowi stężenia sodu w surowicy, co mogło hamować sygnały organizmu o "głodzie sodowym" (sodium avidity), które normalnie ograniczają działanie leków moczopędnych.
Czy zaobserwowano różnice w poziomach hormonów wpływających na gospodarkę wodno-sodową?
Tak, w grupie NaCl stwierdzono istotnie niższy poziom aldosteronu w surowicy po 48 godzinach leczenia w porównaniu z grupą glukozy (6,2 vs 14,1 pg/ml). Sugeruje to, że podawanie sodu pomaga wyciszyć mechanizmy hormonalne odpowiedzialne za zatrzymywanie soli w organizmie.
Czy wyniki badania przełożyły się na skrócenie czasu pobytu pacjentów w szpitalu?
Tak, analiza kliniczna wykazała, że czas hospitalizacji był istotnie krótszy w grupie NaCl. Mediana pobytu w szpitalu wyniosła 11 dni dla pacjentów otrzymujących NaCl, podczas gdy pacjenci z grupy glukozy przebywali w nim średnio 15 dni (p = 0,038).
Jakie są najważniejsze wnioski z badania dla tradycyjnego podejścia do leczenia niewydolności serca?
Badanie SOLVRED-AHF rzuca wyzwanie dogmatowi o konieczności ścisłego ograniczania sodu u pacjentów z obrzękami. Wyniki sugerują, że paradoksalnie podanie sodu może ułatwić jego wydalanie oraz zwiększyć objętość produkowanego moczu, zapobiegając aktywacji mechanizmów obronnych nerek przed odwodnieniem i utratą soli.
Powered by Notebook LM

Materiał powstał na podstawie artykułu:
Autorzy: Jan Biegus, Gracjan Iwanek, Jeffrey Testani, Robert Zymliński, Marat Fudim, Mateusz Guzik, Piotr Gajewski, Piotr Ponikowski
Journal: European Journal of Heart Failure
DOI: https://doi.org/10.1002/ejhf.3708
Web. A. Maj
Photos and graphics: freepik.com, notebook LM